IMPIANTI POROSI E NON POROSI
(R. Angeli, Università di Milano – 2005)
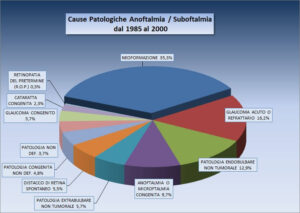
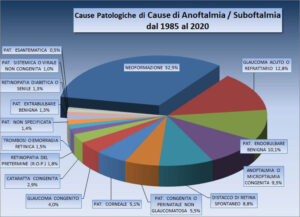
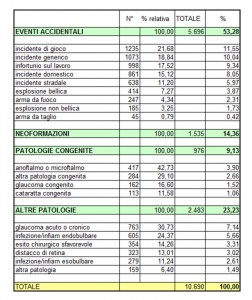
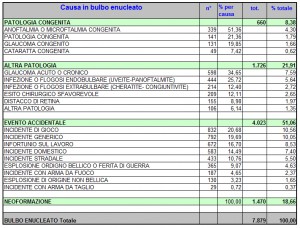
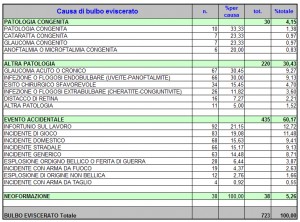
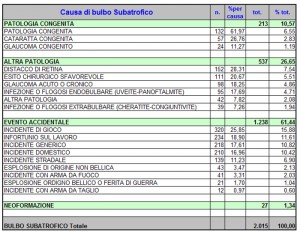
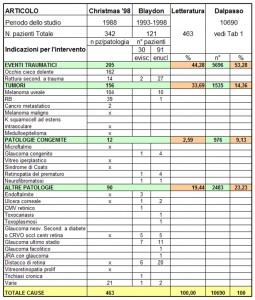
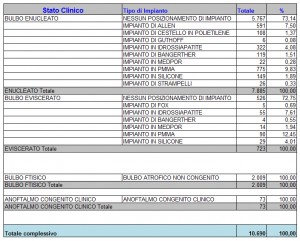
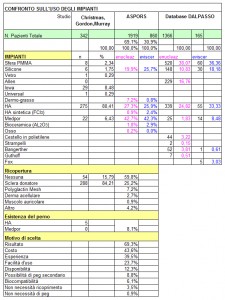
Dal confronto della casistica DALPASSO con quella dell’ASPORS (American Society of Oftalmic Plastic and Reconstructive Surgery) si evidenziano alcune differenze. Mentre l’Aspors utilizza prevalentemente impianti porosi (Medpor 42% e Idrossiapatite circa 26% sia per i pazienti eviscerati sia per quelli enucleati), la casistica DALPASSO evidenzia un utilizzo di tali impianti molto più scarso. Nei pazienti enucleati si è infatti utilizzata una sfera in idrossiapatite nel 24% dei casi ed in quelli eviscerati nel 33% dei casi, mentre il Medpor sembra essere stato veramente poco utilizzato (solo nell’1,8% dei pazienti enucleati e nell’8,4% di quelli eviscerati.)
Al minor utilizzo degli impianti porosi corrisponde un maggior utilizzo di quelli non porosi. Nella casistica DALPASSO, tra i pazienti enucleati è stato utilizzato il silicone nel 10% dei casi e il PMMA nel 38% mentre tra i pazienti eviscerati si è utilizzato il silicone nel 18% dei casi e il PMMA nel 36%. I membri dell’Aspors, al contrario, non facendo distinzione tra silicone e Medpor, utilizzano impianti non porosi per enucleazioni nel 19,9% dei casi e per enucleazioni nel 25,7% dei casi.
Complessivamente quindi i dati da noi analizzati rivelano che la tendenza italiana negli ultimi decenni è stata quella di utilizzare impianti non porosi nella maggior parte dei casi.
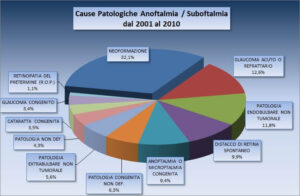
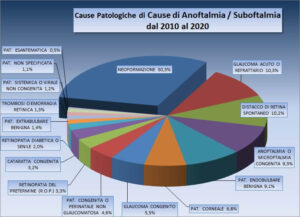
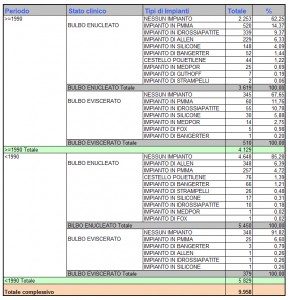
Il cut-off scelto nell’analisi dei dati della casistica DALPASSO, per dividere nel tempo gli impianti utilizzati in due periodi storici, prima e dopo il 1990, ha permesso di valutare l’importanza degli impianti porosi nella storia evolutiva degli impianti orbitari.
Nonostante infatti gli impianti non porosi siano prevalenti, si è registrato un netto incremento degli impianti porosi. Sono dunque stati presi seriamente in considerazione come valida alternativa a quelli non porosi.
La scelta del cut-off, tuttavia, limita la nostra capacità di analisi del trattamento dei pazienti in riferimento agli ultimi anni. Questo potrebbe essere uno dei motivi per cui dal confronto dei dati emerge una percentuale di utilizzo minore degli impianti porosi rispetto ai non porosi.
Il trattamento della cavità anoftalmica dopo enucleazione o eviscerazione primarie attualmente è diretto verso l’utilizzo di materiali porosi, in particolare del Medpor, non ricoperti e senza il posizionamento di un perno. Gli impianti porosi erano stati prospettati come in grado di garantire una maggior mobilità della protesi anche in assenza di posizionamento del perno e in grado di ridurre la percentuale di complicanze gravi quali l’estrusione e l’infezione dell’impianto. Sono quindi stati compiuti numerosi studi in letteratura che mettessero in luce i vantaggi e gli svantaggi degli impianti porosi.
Si è dimostrato che essi garantiscono un movimento paragonabile a quelli non porosi quando non dotati di perno, mentre se dotati di perno migliorano nettamente il movimento dato alla protesi. Addirittura si è sperimentato l’utilizzo di impianti con doppio perno.
Durante le sperimentazioni molte complicanze si sono rese evidenti. Alcuni studi suggeriscono che la percentuale di esposizione degli impianti porosi è simile alla più alta incidenza di esposizione riportata per gli impianti di Allen, per le sfere acriliche (PMMA) e quelle in silicone. Qualche autore ha addirittura fatto esperienza di una incidenza significativamente più alta di complicanze con impianti di HA e PP.
La scelta di non ricoprire l’impianto riduce la spesa associata al suo posizionamento, i tempi intraoperatori e la morbilità operatoria dal momento che evita l’interessamento di un secondo sito chirurgico nei casi in cui si è deciso di ricoprire gli impianti con tessuti autologhi. Questa scelta potrebbe inoltre facilitare la vascolarizzazione, ridurre il rischio di una reazione da corpo estraneo e causare infezioni. Potrebbe inoltre essere correlata ad una bassa incidenza di complicanze precoci.
L’inserimento del perno aumenta anche esponenzialmente non solo l’incidenza di complicanze ma anche i costi terapeutici poiché si sommano le spese dei materiali (non solo dell’impianto e del perno ma anche dei materiali di ricoprimento, quelle legate ad una seconda operazione, alla RM o scintigrafia necessaria per la valutazione del grado di fibrovascolarizzazione dell’impianto, la spesa per la cura delle complicanze ad esso associate e per il confezionamento di una protesi su misura che andrà ad essere modificata dopo l’inserimento del perno).
I materiali non porosi, compresi quelli semi-integrati come l’Allen, hanno dimostrato nello stesso tempo di avere una minor incidenza di complicanze a lungo termine. Oltre ad essere più economici, quindi, sono anche più sicuri.
Il dibattito attuale verte dunque sulla effettiva convenienza a posizionare impianti porosi in un paziente che non ha intenzione di inserire il perno.
In un’epoca in cui le scelte terapeutiche devono esser calibrate anche sulla base delle risorse a disposizione, non solo da parte del paziente ma anche della struttura sanitaria con la quale si collabora, la tendenza che si sta sempre più affermando è quella di riservare questi impianti a pazienti giovani che desiderano una motilità protesica ottima e che sono quindi determinati a posizionare il perno e ad investire sia in termini e economici, sia di tempo, nella gestione di eventuali complicanze associate.
Un impianto non poroso, ricoperto di sclera potrebbe invece essere l’impianto ideale nei pazienti più avanti con l’età e per coloro che vogliono ridurre al minimo ulteriori azioni terapeutiche.
(Tratto da «La gestione del paziente anoftalmico», Dr.ssa Raffaella Angeli – Università degli Studi di Milano «Bicocca», relatore Prof. S. Miglior, Correlatore Dr.ssa M. Guareschi.)