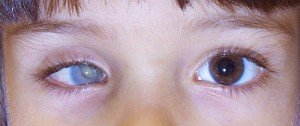
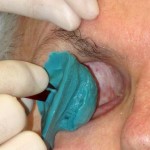
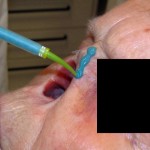
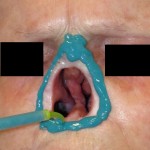
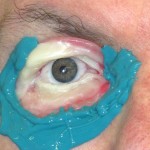
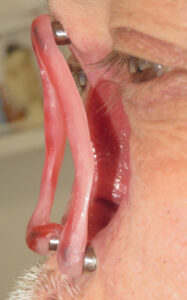
¿Cómo nace una prótesis ocular?
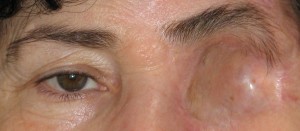
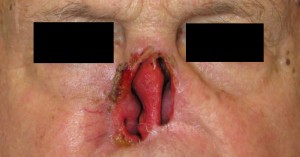
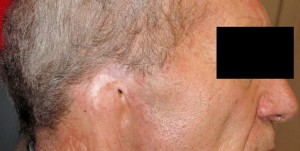
Antes de describir las fases de fabricación de una prótesis ocular, recordamos que la finalidad de la aplicación protésica no es solo cubrir o sustituir el globo ocular, sino también la movilidad de la prótesis, el mantenimiento de la funcionalidad palpebral y, más en general, el restablecimiento de una condición psicológica adecuada tras el trauma de la pérdida de un ojo.
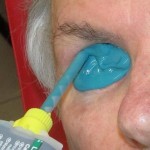
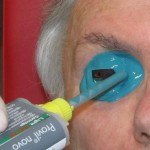
La aplicación protésica está diseñada para obtener estos resultados y combatir la pérdida de elasticidad de los tejidos debida al envejecimiento. La resina acrílica (PMMA) permite adaptar y modificar la forma de la prótesis varias veces y sin limitaciones, excepto las impuestas por la gravedad de la pérdida sufrida. Desde un punto de vista estrictamente morfológico, los objetivos de la aplicación protésica son los siguientes:
- Mantener el volumen de la cavidad anoftálmica
- Reducir el enoftalmo (surco tarsal superior)
- Restablecer el desplazamiento y los movimientos palpebrales